『安心基盤をつくっていくには?』:医療制度はどうなる!?-4~データから見る世界の医療制度・後編(薬剤費)~ |
メイン
2012年04月07日
『安心基盤をつくっていくには?』医療制度はどうなる!?―5~アメリカ医療事情・前編(医療保険制度)

日本でも公開されたアメリカの医療をテーマにしたマイケル・ムーア監督の『シッコ』という映画がありました。
私も映画館に観に行きましたが、そこで描かれているアメリカの医療の実情は、とても「世界の超大国」とは思えない悲惨なものでした。
この映画には、充分な医療を受けられなかった人達が何人も登場して、アメリカの現実を描き出します。
それらを紹介すると・・
医療費が払えず病院にかかれないので、自分で傷口を縫う人。
医療費があまりに高額で家を売りに出す老婦人。
交通事故により病院に運ばれ一命を取り留め、保険会社に保険金を支払ってもらおうと連絡したら、当時は意識不明の重態であったにもかかわらず「救急車が使用される場合には、事前に連絡が無ければ保険は適用されない」と言われた人(ちなみにアメリカでは、救急隊を派遣させるだけでも日本円にして数万円単位の請求が来る)。
複数の医師からなる病院の医療チームが「この検査と手術が必要」と言っているにもかかわらず、保険会社はそんな検査や手術は必要ないとして保険金の支払いを拒否し、治療を受けられずに亡くなった人。
仕事中に誤って指を二本切断。指をくっつける手術費用が薬指は12,000ドル(約96万円)、中指なら60,000ドル(約480万円)と言われ、中指は諦めざるを得なかった人。
画像はこちらからお借りしました
複数箇所を骨折しているのに入院治療費が払えずに病院を強制的に追い出され、車で貧民街まで運ばれて路上に放り捨てられる女性の患者。
このように、アメリカでは多くの人々が満足できる医療を提供できているとは到底言えません。
社会保険の範囲が小さく、民間保険と医療機関相互の競争など市場原理をメインとしている点で世界の中でも特異なシステムをとっている米国では、高度医療の発達や医療機器の進歩では世界一となっているが、医療費については高騰に悩まされ、マネジドケアなど数々の医療システム改革にも関わらず、貧困層への医療供給は制約されて平均寿命も先進国の中で低い状況の反面で、国民の所得の多くが医療費に注ぎ込まれているという特徴があらわれている。
『安心基盤をつくっていくには?』:医療制度はどうなる!?-3~データから見る世界の医療制度・前編(医療)~でも、アメリカ医療の特徴に触れましたが、これから3回シリーズで、アメリカの医療が抱える問題とは何なのか?を詳しく扱っていきます。
■アメリカの医療保険制度の概況
まずは、医療保険制度の概況からです。
アメリカには、高齢者・障害者を対象とする「メディケア」と、低所得者を対象とする「メディケイド」という公的保険がありますが、一般国民は、自己責任で民間の保険に加入しない限り、無保険者となってしまいます。
勤務先の企業あるいは官公庁が契約している民間の医療保険の適用を受けている場合もありますが、勤務する事業所から医療保険の提供を受けられない人や自営業者の場合には、個人で医療保険会社と契約しなければなりません。
このため、医療保険に加入していない国民が多数にのぼります。2008年時点で、総人口約3億0148万人のうち、民間および政府の医療保険・制度で医療費をカバーされない無保険者の割合は人口の15.4パーセント、約4,634万人にもなります。
■メディケア
65歳以上の高齢者と一定の障害者を対象とする公的医療保険制度であり、高齢者人口の約96%(約3,800万人)が加入しています。高齢者に限ればほぼ皆保険が実現しています。
しかし、メディケアがカバーする医療には限りがあり、保険料の自己負担もあります。不足する分は、民間の保険会社が提供する保険に加入しなければなりません。
■メディケイド
約3,200万人が加入する低所得者を対象とする医療扶助制度であり、自己負担はありません。
州政府が実施主体であるため、受給用件、給付内容、支払い方式のいずれにおいても詳細は各州ごとに異なりますが、財政面で連邦政府が5割から8割を補助している関係上、各州は連邦政府のガイドラインを遵守しなければなりません。
メディケイドの受給資格を得るには、日本の生活保護のように、低所得の上に資産を使い果たすなど、厳しい基準があります。そして、この基準は年々厳格化される傾向にあって、収入が連邦貧困線(1997年基準で年収1万6,400ドル以下)を下回る最貧層においてすら、受給資格を付与されない者が増加していると言われています。
■民間医療保険
アメリカの企業(とくに大企業)は、従業員の福利厚生の一環として、企業が団体保険を紹介、提供しているうえ、保険料の一部を負担しています。しかし、雇用主が医療保険を提供することは、法律で義務づけられていないため、中小・零細企業などでは、手間や保険料負担を敬遠して、保険を提供しないケースも多くあります。アメリカ政府の統計によれば、「従業員25人以下」の企業の7割は、保険を提供していません。
メディケアやメディケイドの対象とはならないが、民間の医療保険にも加入しない(できない)人達は無保険者となってしまいます。
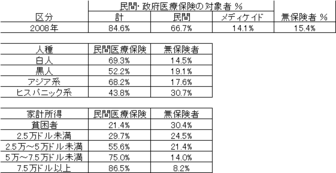
無保険者の人種別と所得層別の割合は、左表のとおりです。
表はこちらのものをまとめました
ヒスパニック系の約3割、黒人の約2割が無保険と、特に高い割合を占めており、不法移民問題ともからんで、新たな「人種差別問題」とも捉えられています。
所得層別では、貧困者の3割超が無保険者です。
では、病気や怪我で医療機関を利用する際に、保険加入者と、無保険者のそれぞれについて、受診の仕方や支払いはどのようになるのでしょうか?
■無保険者が病院に行く場合
日本でも国民健康保険料が支払えない「無保険者」が問題になっていますが、日本の場合は、無保険者でも「医療」を受けることはできます。これは、医療法で医者に「医療」を提供することを義務づけているからです。しかしアメリカでは、そのような法律はありません。
アメリカの民間病院では、「無保険者の診察はまず拒否される」と考えて間違いありません。なぜなら、アメリカでは緊急事態以外の場合は、患者の診察を拒否することができるからです。「無保険者の診察は赤字を増やすだけ、診察はしたくない」というのが、私立病院経営者の本音なのです。
無保険者が頼れるのは、公立病院のER(緊急救命室)です。しかし、ニューヨーク市内の公立病院のERで勤務したことのある医師の証言によれば、
手術を担当するのは研修医であることが多く、看護士も手薄。重症でも一日中待たされたあげく、亡くなるケースもある。それだけ、多くの無保険者が殺到している。
このように、無保険者が頼りとするERの実態は悲惨なものです。
さらに、無保険者が増えると、彼らが払いきれなかった未払い医療費も増加し、行政や病院に大きな負担となってきます。ワシントンDCの学術団体「医学研究所」が、2004年1月に発表したデータによると、アメリカ全国の医療未払い費用は、2001年で総額360億円。このうち、85%が税金で補填されたそうです。
病院側も未払い治療費に対しては、経営への影響を最小にするために、取立て会社に依頼するなど、その回収に努力しています。取立て会社でも手に負えない場合には、病院側は患者を訴えるということもあります。場合によっては、その患者が逮捕されることも!
■保険加入者が病院に行く場合
日本では、患者が自分の判断で行きたい病院を選ぶことができます。これが「フリーアクセス」と呼ばれるもので、日本の医療の優れた点として、国際的に高く評価されています。しかし、アメリカでは必ずしもそうではありません。医療費を抑制するために、保険制度によって医療を管理する「マネジドケア」と呼ばれる方法が一般化しています。
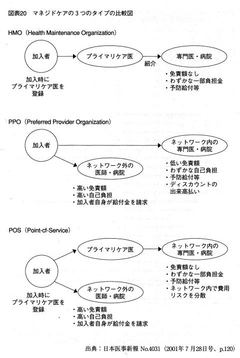 マネジドケアは、保険会社と医療提供者(医者・病院)とが加入するHMO(Health Maintenance Organization 健康維持組織)やPPO(Preferred Provider Organization 特約医療組織)等の民間組織によって運営されます。
マネジドケアは、保険会社と医療提供者(医者・病院)とが加入するHMO(Health Maintenance Organization 健康維持組織)やPPO(Preferred Provider Organization 特約医療組織)等の民間組織によって運営されます。
HMOの場合、患者が治療を受ける際には、その患者が加入している保険会社が指定している病院で、指定している医者(プライマリケア医)からしか診察を受けることができません。
図はこちらからお借りしました
選べる病院が複数あったり、選べる医者が複数いたりする保険もありますが、そのような保険の保険料は極めて高く、一般の人は経済的な問題で加入できません。
標準的な治療方法で治癒できる場合は問題ありませんが、そうでない場合には、特別な治療を施して良いか否か、担当医がその患者が加入している保険会社に事前に許可を求めます。許可なしでは、標準外の処置を行うことはできません。
専門病院への転院や専門医師による診察・治療が必要な場合も、それらの専門病院・専門医師も、保険会社が指定する中から選ぶことになります。患者や、最初に担当した医師(プライマリケア医)の自由意志で選ぶ事はできません。
保険会社は、医者に対して「患者にできるだけ保険を利用させないようにする役割」を期待します。そこで、検査・治療による医療費給付が目標額を下回ったり、専門医への紹介が少なかった場合に、ボーナスが支給される制度もあります。
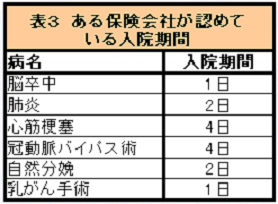 手術で入院が必要という場合でも、保険会社が決めた期間で退院させられます。
手術で入院が必要という場合でも、保険会社が決めた期間で退院させられます。
たとえば、自然分娩では2日しか入院を認めず、「ドライブスルー出産」と呼ばれています(以前は1日しか認めていなかった)。
図はこちらからお借りしました
それ以上入院していれば、法外な入院料が個人負担となるため、普通の人は払いきれず、退院せざるをえません。
こうした方法によって、医療費が安くなるように患者の受診行動と医者の医療行為の双方を管理しているのが、マネジドケアの実態です。
HMOは、マネジドケアを提供する民間保険組織として 市場原理によって「医療費」と「医療の質」の管理を同時に行なえるすばらしいシステムとして導入されました。
しかし、管理(=締めつけ)ばかりが行き過ぎ、本来質の高い医療を提供するための工夫であったはずなのに、現実には「コストの削減だけに終始して医療が必要となった時に不満足な医療しか受けられない」という人々の苦情が殺到しています。
つまりは、患者にとってではなく保険会社にとって適切な医療を展開することになってしまったのです。
では、なぜアメリカでは、「医療にかかるコストを抑制⇒医療を管理する」という発想が強くなったのでしょうか?次回以降で扱っていきます。
投稿者 daiken : 2012年04月07日
TweetList

トラックバック
このエントリーのトラックバックURL:
http://web.kansya.jp.net/blog/2012/04/1271.html/trackback
